Шлифовка кожи (пилинг), особенно минимально инвазивная, становится все популярнее среди врачей и их пациентов по причине быстрого заживления, низкой степени рисков осложнений и хороших результатов
Развиваются как технологии проведения пилинга, так и схемы их использования. Доскональное знание анатомии и патофизиологии кожи, адекватная оценка состояния пациента, выбор подходящих процедур для разных типов кожи и особое внимание к рискам необходимы для достижения оптимальных результатов и сведения к минимуму осложнений, связанных с травмой кожи.
Осложнения, которые могут возникнуть после любого пилинга
Сегодня распространены следующие методы пилинга, отличающиеся друг от друга способом повреждения: химический пилинг, микродермабразия, дермабразия, фотодинамическая терапия (ФДТ), абляционная и неабляционная лазерная шлифовка, а также фракционная лазерная шлифовка.
Наиболее распространенные осложнения, связанные со шлифовкой кожи, зависят в большей степени от глубины созданной раны, чем от используемого метода. В связи с этим очень важно контролировать степень повреждения – это позволит получить максимально желательные клинические эффекты при минимальных осложнениях. Для подтяжки кожи (лифтинга) и ее уплотнения повреждение должно достигать сосочкового слоя дермы. Для выравнивания поверхности кожи повреждение менее глубокое – на уровне эпидермиса (до верхнего сетчатого слоя дермы). Если глубина раны превышает толщину верхнего сетчатого слоя, возникает риск расстройства пигментации, проявляются изменения текстуры и могут образоваться рубцы. Среди прочих осложнений можно отметить контактный дерматит, милиумы, инфицирование, акне, розацеа, поствоспалительные изменения пигментации, застойную эритему и т.д. (табл. 1)
Острые осложнения появляются в сроки от нескольких дней до месяца после процедуры. Отсроченные осложнения могут возникать спустя несколько недель в период заживления.
Таблица 1. Острые и продолжительные осложнения, связанные с процедурами шлифовки кожи
|
Острые осложнения |
Отсроченные осложнения |
|
· Контактный дерматит · Присоединение бактериальной, грибковой и вирусной инфекции · Эритема · Замедленное заживление ран · Преходящая поствоспалительная гипер- или гипопигментация · Псевдогипопигментация · Акне, розацеа · Милиумы |
· Застойная эритема · Изменения пигментации · Изменение текстуры · Рубцевание (гипертрофическое и атрофическое) · Образование келоидов |
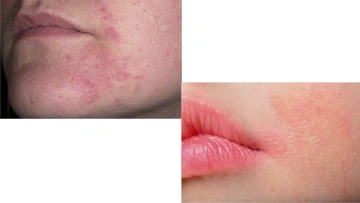
Контактный дерматит
Контактный дерматит часто возникает в результате нарушения барьерной функции эпидермиса после пилинга. Очень редко он проявляется в виде реакции гиперчувствительности замедленного типа IV, и в большинстве случаев результаты определения аллергенов накожными пробами оказываются отрицательными. Как правило, пациенты жалуются на чувство жжения зуда, сопровождающееся разрастающимся покраснением. Также могут появиться и экзематозные поражения кожи.
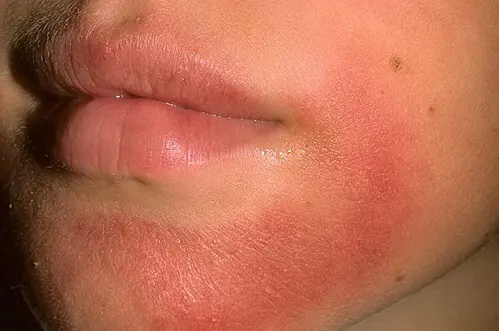
Контактный дерматит может возникнуть в течение первых четырех недель после процедуры.
Кожа, лишенная барьера, характеризуется повышенной раздражительностью к тропическим препаратам, точнее, к их отдельным компонентам – например, отдушкам, пропиленгликолю или ланолину. Очень важно уберечь пациента от применения средств, которые он сам себе «прописал», в том числе средств на основе трав, тропических антибиотиков (например, неоспорин) или бацитрацина. Как только возникают первые симптомы контактного дерматита, следует немедленно прекратить контакт с возможным аллергеном, наложить холодные компрессы с топическими стероидами умеренной силы, а также назначить прием пероральных антигистаминных препаратов с целью смягчить зуд и уменьшить кожные высыпания. В более серьезных случаях показано использование сверхсильных топических стероидов. Использование стероидов должно тщательно контролироваться, чтобы не допустить замедленного заживления, вызванного стероидными препаратами.
Бактериальные, грибковые и вирусные инфекции
Быстрое возникновение боли, отек и очаги нарастающей эритемы, гной, выделения с неприятным запахом, эрозия и образования корочек – все это признаки бактериальной инфекции.
Из инфицированных очагов чаще всего выделяют Staphylococcus aureus и Pseudomonas aeruginosa. В случае подозрения на инфекцию следует изучить микрофлору раны для идентификации «виновника» и получить информацию о его чувствительности к медикаментам. Бактериальные инфекции часто развиваются в период между 2 и 10-м днями после процедуры. Наиболее часто в открытых ранах обнаруживается St.aureus. Если повязка на ране находится более 48 часов или же с целью профилактики используют антибиотики, то частота инфицирования грамотрицательными микроорганизмами, включая P. aeruginosa, существенно возрастает. Окклюзионные повязки создают над некротизированной тканью влажную среду, в которой очень быстро начинает расти микрофлора, в том числе и те микроорганизмы, которые могут стать причиной инфицированной раны.
Эффективными средствами борьбы против бактериального заселения служит тщательный уход за раной с уменьшенным временем ношения повязки, частой сменой повязок и тщательным очищением раневой поверхности с помощью 0,25%-го раствора уксусной кислоты. Обычное применение антибиотиков с профилактической целью противопоказано, хотя пациентам с повышенным риском развития инфекции их можно рекомендовать. Если существует подозрение на бактериальную инфекцию, то пока проводится бактериальный анализ и определяется чувствительность микрофлоры к антибиотикам, пациенту необходимо назначить системные антибиотики широкого спектра действия, например пенициллинового, цефалоспоринового или ципрофлоксацинового ряда.
Candida albicans является наиболее распространенным грибковым/дрожжевым видом микроорганизмов, вызывающим инфицирование раны примерно на 5-й день после процедуры. Как правило, до момента инфицирования у пациентов отмечается хорошее заживление. Однако после инфицирования заживление замедляется, и появляются характерные симптомы, начиная от зуда и заканчивая болезненными эрозиями. При возникновении подозрения на инфицирование Candida следует приготовить мазок с гидроксидом калия. При лечение послеоперационных грибных инфекций показаны частая смена повязок, промывка ран разбавленной уксусной кислотой, противогрибные (противодрожжевые) мази местной обработки, сульфодиазин серебра или флюконазол для перорального применения.
Реактивация герпесвирусной инфекции после шлифовки кожи может иметь катастрофические последствия. Очень важно распознать и вылечить герпес – это позволит предотвратить замедленное заживление, распространение вирусной инфекции по организму, вторичное инфицирование, вызванное условно-патогенными микроорганизмами, а также рубцевание. В деэпителизированной коже вирусная герпетическая инфекция, активизированная после пилинга, может присутствовать в виде поверхностных эрозий вместо обычного везикулоустулеза, характерного для кожи с цельным эпидермисом.
Замедленное заживление раны может часто сопровождаться такими симптомами, как зуд или дизестезия (извращение чувствительности). Учитывая тот факт, что герпесвирусная инфекция часто протекает бессимптомно, пациенты, планирующие процедуру шлифовки на всем лице или области вокруг рта, должны принимать ацикловир, фармцикловир или валацикловир. Такая профилактика должны быть проведена за 1-2 дня до процедуры и продолжаться от 7 (пилинг средней глубины и лазерная шлифовка) до 15 дней (дермабразия, традиционная лазерная шлифовка и глубокий пилинг) до момента завершения полной реэпителизации кожи. Несмотря на соответствующую профилактическую антивирусную терапию, у некоторых пациентов вспышка герпетической инфекции наблюдается при применении препаратов-супрессоров. При подозрении на герпесвирусную инфекцию следует назначить агрессивную антивирусную терапию в дозе, необходимой для лечения опоясывающего лишая. В случаях с распространенной герпесвирусной инфекцией гарантированным лечением является внутривенная антивирусная терапия и госпитализация.
После шлифовки кожи могут проявиться и некоторые необычные инфекции. В работе Rao J. был отмечен случай, когда после полной шлифовки кожи лица CO2-лазером присоединилась атипичная микобактериальная инфекция Mycobacterium fortuitum, проявляющаяся в виде безболезненных эритематозных узелков. Узелки рассосались после многочисленных надрезов и дренажа, а также 4-недельного курса ципрофлоксацина перорально. Как правило, микобактериальная инфекция присутствует в течение 4-6 недель после процедуры. Обычно микобактериальную инфекцию пропускают при рутинном исследование культуры ткани, если в требованиях это специально не отмечено. Несмотря на то, что атипичная микобактеральная инфекция является редким осложнением, очень важно провести ее дифференциальную диагностику в случаях, когда пациенты не соблюдают традиционный уход за поврежденной кожей, не принимают антибиотиков или противогрибную/антивирусную терапию, а также если у пациента обнаруживается инфекция на поздних стадиях восстановления.
Милиумы (белые угри)
Обычно милиумы появляются в промежутке между 3- и 8-й неделями после аблятивной шлифовки кожи, и их появление часто связано с глубоким повреждением. Такие ретенционные кисты, заполненные кератином, могут быть изолированными или собранными в грозди, и они сильно беспокоят пациента. Образование милиумов вызвано закупоркой волосяных фолликулов на фоне использования герметичных повязок или мазей в ходе процесса заживления раны. В большинстве случаев милиумы рассасываются спонтанно с началом процесса реэпителизации или же при регулярном послеоперационном очищение кожи. Местное применение терапии с использование ретиноевой и гликолевой кислоты, а также вскрытие вручную полезны для облегчения рассасывания милиумов.
Угревая сыть и розацеа
Возникновение угревой сыпи и розацеа – обычное явление после операции, появляющееся у 80% пациентов после лазерной шлифовки. Чаще всего постпилинговая угревая сыпь возникает у пациентов, имеющих в анамнезе это заболевание. Следует назначить соответствующее местное лечение в сочетании с пероральным приемом антибиотиков, например тетрациклина, доксициклина и миноциклина, до того как начнется рубцевание.
Застойная эритема
Эритема всегда возникает после шлифовки кожи, и это нормальное явление. А вот застойная эритема, длящаяся более 3 недель после процедуры, может быть серьезным осложнением. Если эритема не проходит за несколько месяцев, она уже воспринимается как эстетический дефект и сильно влияет на психоэмоциональное состояние пациента. Застойная эритема может появиться после любого пилинга, но в среднем частота ее возникновения после аблятивной лазерной шлифовки выше, чем после дермабразии и химического пилинга. Наибольшая вероятность проявления эритемы – в области с замедленным заживлением ран или же в тех областях, где шлифовка проводилась до уровня сетчатого слоя дермы.
Точный механизм застойной эритемы неизвестен, однако он может быть связан с постпилинговой воспалительной реакций, снижением сопротивляемости кожи УФ-лучам (в результате уменьшения количества пигмента) и ухудшением светорассеиващих свойств дермы. Было определено несколько факторов, влияющих на повышение риска возникновения застойной эритемы, среди них выделяют многократный проход или перекрывающие проходы лазером в ходе аблятивной шлифовки, агрессивную интраоперационную санацию высушенной кожной ткани, послеоперационный контактный дерматит, а также замедленное заживление раны на фоне инфицирования, травмы или раздражения.
Любое местное лечение послеоперационной эритемы, начатое до того, как кожа полностью эпителизируется, может вызвать раздражение и усилить покраснение. Поэтому местные препараты следует назначать только после того, как кожа восстановит защитный барьер. Было показано, что местное применение аскорбиновой кислоты после реэпителизации кожи снижает продолжительность и тяжесть эритемы. Роль местных кортикостероидов в лечении послеоперационной эритемы неоднозначна. Некоторые исследования показывают, что если их использовать сразу после процедуры, они могут стать причиной развития застойной эритемы и телеангиэктазии, поскольку провоцируют сосудистые реакции (вазоконстрикцию и вазодилятацию) на коже с поврежденным барьером. Вместе с тем очаговые участки застойной эритемы могут быть признаками начавшегося рубцевания. Чтобы этого не допустить, назначают местные сильные стероиды I класса (дважды в неделю в течение нескольких недель), но на реэпителизированную кожу.
Чтобы избежать нежелательных явлений, необходимо тщательное наблюдение за пациентом. В случаях упорной застойной эритемы эффективным методом является лечение импульсным лазером на красителе (с накачкой лампой-вспышкой) или другим низкоинтенсивным лазером. До тех пор, пока эритема не исчезнет, светотерапию доэритемными дозами можно проводить чаще (каждые 1-2 недели).
Изменения пигментации
Любое повреждение кожи, поверхностное или глубокое, может привести к проявлению темных пигментных пятен у пациентов, имеющих к этому склонность. Тяжесть и продолжительность гиперпигментации обычно коррелирует с глубиной повреждения.
Постпилинговые изменения пигментации могут быть временными (преходящими) или длительными. Преходящая поствоспалительная пигментация является одним из наиболее частых осложнений, связанных со шлифовкой кожи: она возникает примерно у одной трети пациентов. В группе повышенного риска – пациенты монголоидной и негроидной расы, европейцы со смуглой кожей (брюнеты), а также светлокожие пациенты, изначально имеющие веснушки, мелазму и прочие виды дисхромий. Риск развития постпилинговой пигментации, которая может держаться в течение нескольких месяцев при отсутствие лечения, высок и у пациентов с загаром, так как их меланоциты уже до процедуры были простимулированы.
Несмотря на то, что гиперпигментация со временем проходит, как правило, она заметна и беспокоит пациентов, поэтому они очень мотивированы на ее лечение. Регулярное применение солнцезащитных средств широкого спектра действия на протяжение как минимум 6-8 недель перед процедурой и после нее важно для предотвращения активации меланоцитов и синтеза меланина под воздействием УФ-лучей. При гиперпигментации первым средством лечения является местное применение отбеливающих агентов, например гидрохинона, койевой, ретиноевой, азелаиновой, аскорбиновой и гликолевой кислот, а также средств физической защиты от солнца. Ускорить лечение гиперпигментации в наиболее тяжелых случаях может поверхностный химический пилинг без гликолевой (30-40%) и салициловой (30%) кислотой или микродермабразия (дважды в неделю, повторять каждые 2-4 недели при необходимости). Следует избегать неправильного применения местных препаратов до завершения реэпителизации кожи, поскольку они могут стать причиной воспаления и усилить пигментацию. Соответствующее использование программ по уходу за кожей перед и после процедуры шлифовки существенно снижает риск гиперпигментации. Длительность предварительной программы для адаптации кожи подбирают с учетом типа кожи пациента и наличия предрасполагающих факторов. Пациенты из группы риска должны пройти программу предварительной подготовки в течение 3-х месяцев, а не 6-ти недель, как это обычно принято. Аналогично продолжительность программы восстановления кожи после процедуры должна быть увеличена для пациентов, склонных к гиперпигментации.
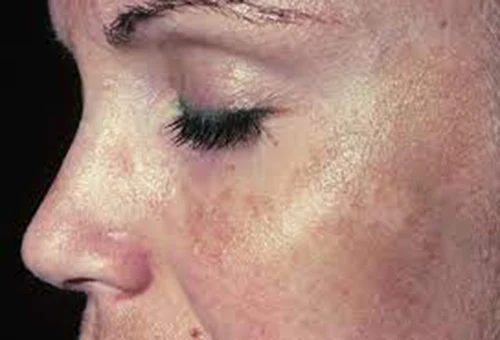
Гипопигментация является редким поздним осложнением, проявляющимся, как правило, на 6-12-й месяц после процедуры.
Различие в цвете кожи наиболее отчетливо видно у пациентов с типом кожи III и выше (по Фитцпатрику), особенно после первичной эритемы и исчезновения гиперпигментации. Если глубина шлифовки достигает сетчатого слоя дермы, может возникнуть постоянная гипопигментация. Однако после большинства процедур средней глубины истинная постоянная гипопигментация – довольно редкое явление, поэтому ее следует отличать от псевдогипопигментации, наблюдаемой на фотоповрежденной коже. Псевдогипопигментация проявляется в случае, когда обновленная кожа светлее соседних фотоповрежденных участков. Также она может временно наблюдаться у пациентов с более темной кожей до тех пор, пока полностью не восстановится кожный пигмент.
Контроль глубины шлифовки, внимательный отбор пациентов в зависимости от тяжести фотоповреждения и фототипа кожи, а также использование соответствующего косметического ухода являются ключевыми факторами для сведения к минимум рисков появления послеоперационной гипопигментации. Если лечения требуют несколько областей на лице, то лучше проводить шлифовку всего лица, а не отдельных зон, - это будет наилучшим способом предотвратить появление демаркационной линии. И наоборот, области с более явными рубцами или морщинами могут быть отшлифованы глубже, в то время как области без существенных повреждений могут обрабатываться более щадящим образом, зато после заживления все лицо будет смотреться более ровным. Другие методы борьбы с гипопигментацией включают комбинацию местного применения псоралена и УФ для стимуляции синтеза меланина, а также химический пилинг для смягчения демаркационных линий.
Рубцевание
Рубцевание – одно из самых неприятных осложнений шлифовки кожи. Рубцы могут быть атрофическими, гипертрофическими или келоидными, и с ними трудно бороться. Они часто появляются в областях с зудом, застойной эритемой, замедленным заживлением или уплотнениями красного цвета. Чаще всего рубцовые изменения формируются после контактного дерматита, инфекции, или если глубина шлифовки достигла сетчатого слоя. Пациенты, имеющие склонность к развитию келоидов, лучевую терапию в анамнезе, а также принимавшие изотретиноин в течение 6 месяцев перед операцией или 3 месяцев после процедуры, обладают повышенным риском развития гипертрофических рубцов. Наиболее подвержена рубцеванию кожа в области шеи, вокруг рта и глаз, а также над проекциями костей (подбородок, граница нижней челюсти и скуловой кости).
Ранее выявление и немедленное лечение являются ключевыми факторами в успешной борьбе с постпилинговыми рубцами. Участки с замедленным заживлением ран должны лечиться путем еженедельной терапии с использование лазера низкой интенсивности или импульсного лазера на красителях (до момента окрашивая в пурпурный цвет) – такая обработка улучшит процесс восстановления. Заживленные области, имеющие уплотнение или яркое покраснение, должны обрабатываться лазером низкой интенсивности или импульсным лазером на красителях в сочетании с местным применением сильных кортикостероидов I класса, поверх которого наносится силикагель.
Для лечения участков с сильной эритемой или гипертрофическими рубцами с целью улучшения цвета, текстуры и эластичности рубца и облегчения некоторых связанных с этим симптомов (например, зуда и ощущения жжения) могут использоваться Nd:YAG-лазер (1064 нм) с микросекундной длительностью и импульсные лазеры на красителях с накачкой лампой-вспышкой (585 или 595 нм). Лечение может проводиться еженедельно при низком или среднем уровне интенсивности – так же, как и при лечении сосудистых заболеваний кожи. На участках с неминуемым появлением рубцов дважды в неделю следует наносить местные сильные стероидные препараты. При возникновении выпуклого или плотного гипертрофического рубца следует дважды в день на протяжении 1-2 недель местно применять стероидный препарат, затем план лечения следует пересмотреть.
Если нет улучшения в ответ на местные стероиды, гипертрофические или келоидальные рубцы можно лечить методом введения стероидов внутрь пораженных тканей. Следует тщательно наблюдать за пациентом, чтобы не допустить развития нежелательных реакций на кортикостероиды, например телеангиэктазии и атрофии кожи. Используемая концентрация триамцинолона ацетонида (от 1 до 10 мг/мл) и интервал введения (каждые 2-4 недели) зависят от толщины рубца. В случае толстых рубцов препарат следует вводить чаще и в более высокой концентрации, в то время как для более тонких рубцов используют меньшие концентрации. Очень редко концентрация триамцинолона ацетонида превышает 10 мг/мл. В других случаях введение комбинации триамцинолона ацетонида с 5-фторурацилом внутрь пораженных тканей показало благоприятные результаты в лечении гипертрофических рубцов и келоидов.
Александра Жанг, факультет дерматологии; Сьюзан Обаджи, Цент косметической хирургии и здоровья кожи, факультет дерматологии, Университет медицинского центра в Питсбурге, США