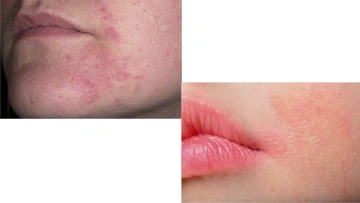
На сегодняшний день особо можно выделить и рассмотреть позднюю форму угревой болезни – возрастное акне
По данным большинства современных исследователей, увеличивается число пациентов, у которых угревые высыпания встречаются после 25–35 лет и даже в более позднем возрасте и классифицируются как акне тарда (поздние угри, угри взрослых). Возможные варианты развития поздней угревой болезни:
- клинические проявления уже были в период полового созревания (юношеская угревая сыпь), затем - разрешились и возникли вновь спустя длительное время;
- возникшие в период полового созревания юношеские угри не разрешились и продолжают существовать во взрослом возрасте;
- угревая болезнь возникает впервые в возрасте после 25 лет.
В данной возрастной группе в структуре заболеваемости существенно преобладают женщины, хотя, согласно данным Colleir Ch. и соавт., в подростковом возрасте заболевание акне встречается практически с одинаковой частотой у представителей обоих полов.
Согласно данным, доля пациенток с угревыми высыпаниями в возрасте 20–29 лет составляет 40%, 30–39 лет – 27%, 40–49 лет – 21%, 50 лет и старше – 12%. В работах Dummont-Wallon G. и соавт. средний возраст женщин составил 31,8 года, у Rosso J. – 32,4 года.
Многоцентровое исследование, проведенное в США, выявило увеличение среднего возраста людей, у которых наблюдается заболевание кожи акне, с 26,5 до 40,5 года. Все чаще отмечается, что преимущественно у женщин встречается дебют угревой сыпи в возрасте старше 25 лет с формированием различных психоэмоциональных нарушений в социальной и профессиональной адаптации, и данные расстройства имеют более выраженный, чем в пубертатном возрасте, характер.
Патогенез акне у взрослых
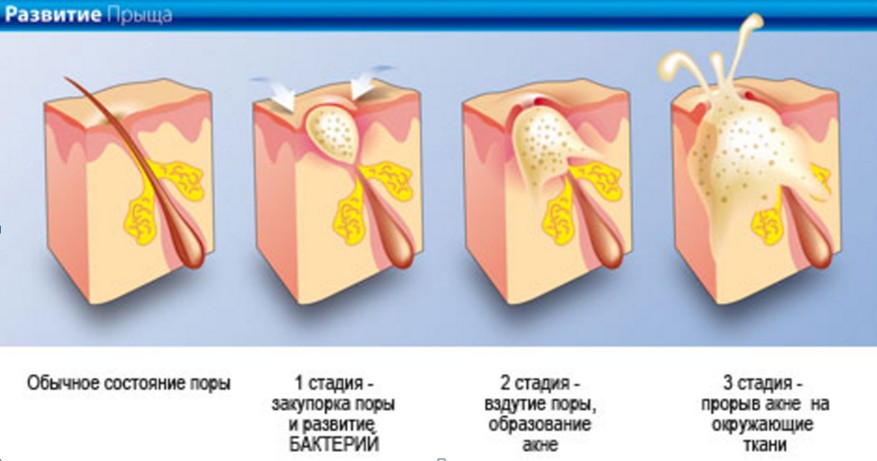
В развитии заболевания выделены основные патогенетические механизмы: гиперандрогения, фолликулярный гиперкератоз, микробное обсеменение и воспаление.
По течению заболевания различают легкую, среднюю и тяжелую формы аcne tarda. В основном преобладают папулезные и папулопустулезные высыпания, реже встречаются комедональные элементы, крайне редко – узловато-кистозные формы угрей, и, как правило, их локализация в области лица (нижняя треть лица, линия подбородка, периоральная область) и шеи. Верхняя треть груди и спины, плечи поражаются гораздо реже.
У 20% женщин отмечаются регулярные предменструальные обострения в виде появления 1–3 свежих угрей за 2–5 дней до начала очередной менструации с последующим полным регрессом высыпаний после окончания menses.
В медицинской практике различают две клинические формы акне у взрослой женщины:
- Воспалительная форма, которая характеризуется появлением папулопустулезных элементов и в более редких случаях – узлов, приводящих к рубцам. Себорейные явления выражены незначительно. По данным ряда авторов, эта форма заболевания встречается у 58% женщин.
- Невоспалительная (ретенционная) форма, характеризующаяся гиперсебореей, закрытыми и открытыми комедонами, а также наличием небольшого количества воспалительных акне-элементов. Высыпания в большинстве случаев локализуются на лице, в особенности в области лба.
Наиболее полная картина акне во взрослом возрасте (acne adultorum) представлена в классификации, предложенной Plewig G. & Kligman A. M. (1994):
– угревая сыпь области спины;
– акне тропическое;
– предменструальная акне;
– постменопаузные акне;
– гиперандрогенные акне у женщин;
– акне при адролютеоме беременных;
– возрастное акне у женщин;
– андрогенные акне у мужчин;
– конглобатное акне у мужчин с хромосомным набором XYY;
– бодибилдинговое акне;
– допинговое акне;
– тестостерон-индуцированные молниеносные акне у высокорослых подростков.
Позднее акне в этиопатогенетической классификации, предложенной К. Н. Суворовой, Н. В. Котовой (1997), подразделяется на:
– предменструальные акне;
– постменопаузные акне;
– поздние гиперандрогенные акне (синдром Штейна – Левенталя и другие гиперандрогении у женщин);
– конглобатно-кистозные акне у мужчин с хромосомным синдромом полисомии игрек (XYY) и синдромом Клайнфельтера.
У мужчин с дополнительной Y-хромосомой может быть нагромождение поздних угрей шаровидной формы, которые имеют рецидивирующий характер течения.
У женщин перименопаузальный период жизни складывается из трех периодов: пременопаузы, собственно менопаузы и постменопаузы. И помимо инволютивных процессов (хроно- и фотостарения кожи) в виде солнечного эластоза, лентиго, различных вариантов кератоза в 5% случаев в пременопаузальном возрасте (40–49 лет) встречается угревая сыпь, клинические проявления которой могут выходить за рамки этого периода и наблюдаться даже до 60 лет. Заболевание акне у женщин проходит по следующей схеме: пациентки могут отметить две вспышки угревой болезни: первую – в начале полового созревания (12–16 лет) и вторую – в перименопаузальном периоде жизни с гормональными нарушениями различной степени интенсивности. Поздние угри бывают предменструальные и постменопаузальные.
Увеличение количества воспалительных и невоспалительных элементов угрей во второй фазе менструального цикла объясняется антагонистическим действием эстрогенов и прогестерона на ренин-ангиотензин-альдостероновую систему, что приводит к задержке натрия и воды в организме с перифолликулярным отеком в коже, который способствует сужению протока сально-волосяного фолликула и обострению акне.
Неодинаковая скорость угасания выработки половых гормонов может приводить к появлению постменопаузальных поздних угрей. С наступлением менопаузы яичники перестают вырабатывать эстрогены в достаточном количестве, но выработка андрогенов некоторое время продолжается и ведет к формированию относительной гиперандрогении на фоне абсолютной гипоэстрогении, что приводит к усилению уже существующих проявлений угревой болезни в менопаузальный период либо к появлению акне на лице впервые в перименопаузальном возрасте.
Гиперандрогения, стимулирующе действуя на сальные железы, увеличивает объем кожного сала – при легкой степени угревой болезни увеличивается в 1,3 раза, при средней – в 1,7, а при тяжелой – в 1,9.
При угревой болезни происходит изменение биохимического состава себума из-за накопления пероксидов сквалена и дисбаланса жирных кислот – кожное сало становится более вязким, густым и оказывает раздражающее действие на кожу. А дисбаланс гормонального статуса приводит к активации 5-α-редуктазы в сальных железах и повышенной выработке себума. В клинической картине преобладают папулезные и папулопустулезные высыпания, реже комедональное акне и узловато-кистозные формы угрей. И могут выявляться сочетанные клинические проявления в виде MARSH-синдрома, включающего мелазму, угревую сыпь, розацеа, себорею и гирсутизм. Для женщин с поздними угрями также характерно частое проявление последствий угревой болезни в виде очагов гиперпигментации и поствоспалительных рубчиков.
Утяжелить течение акне могут такие факторы, как постоянная механическая травматизация кожи – выдавливание угрей, нерациональный уход за кожей; неблагоприятное воздействие внешней среды; систематическое применение ряда лекарственных препаратов – глюкокортикостероидов, галогенсодержащих, противоэпилептических, противотуберкулезных средств, антидепрессантов; использование косметических средств, обладающих комедогенным эффектом; пищевые продукты со значительным содержанием сахара и других углеводов (увеличивают уровень гликемической нагрузки, таким образом оказывая влияние на концентрацию инсулина и инсулиноподобного фактора роста 1 – IGF-1, способных повысить концентрацию основных андрогенов в плазме крови); стресс; УФ-излучение.
Отмечено, что генетическая предрасположенность к поздней угревой болезни определяет формирование устойчивых к лечению форм заболевания и развитие дерматоза уже во взрослом возрасте и нередко распространяется на кожу спины и груди.
При обращении пациента с поздними угрями проводится тщательный сбор анамнестических данных для выявления причины их появления и развития болезни. Обследование пациента с дерматологическим осмотром кожного покрова, высыпаний и их дерматоскопическое, клинико-бактериологическое исследование. При необходимости пациент направляется на консультацию к гастроэнтерологу, гинекологу или эндокринологу.
Возрастное акне у женщин может являться дерматологическими стигмами, предшествующими диагностике гормонально обусловленной патологии органов репродуктивной системы. Проявление угревой сыпи может быть первым и единственным симптомом гиперандрогении, по поводу чего пациентка обращается, как правило, к косметологу или дерматологу.
Диагностика
Следовательно, при диагностике поздней угревой болезни необходимо уделять внимание не только дерматологическому, но и дополнительному обследованию пациента для выявления возможной причины появления угрей и правильного подбора методов лечения (табл.).
Таблица. Алгоритм обследования пациента.
| В кабинете дерматолога |
Анамнез: дебют, течение акне, реакция на предшествующее лечение; гинекологический и семейный анамнез; отношение к косметическому недостатку; анализ по критериям здорового пубертата (стадии и последовательность полового развития); прием оральных контрацептивов, акнегенных медикаментов. степени физического и полового развития; характер оволосения (гирсутизм, гипертрихоз, андрогенетическая алопеция), наличие кожных признаков пубертатного диспитуитаризма (атрофические стрии, фолликулярный гиперкератоз и проч.); выявление симптомокомплекса гиперандрогенной дермопатии. акне-элементов, локализация, степень тяжести, осложнения, рубцы постакне, гиперсеборея, себорейный дерматит. дерматитом. |
| Дополнительные назначения |
Лабораторные исследования гормонального профиля (общий уровень тестостерона, свободный тестостерон, дигидроэпиандростерона сульфат, 17-альфа-гидроксипрогестерон, эстрадиолпролактин, кортизол, лютеинизирующий гормон, фолликулостимулирующий гормон, ЛГ/ФСГ; глобулин, связывающий половые гормоны; активность 5-альфа-редуктазы; метаболиты стероидных гормонов в моче). Проба с АКТГ, дексаметазоновый тест, глюкозотолерантный тест, инсулин, ТТГ, Т3, Т4. Исследование функции печени, почек (биохимические анализы крови). Гинекологическое обследование. Консультации эндокринолога, |
Заключение
Таким образом, заболеваемость угревой болезнью, особенно поздними формами с преобладанием среднетяжелых папулопустулезных вариантов остается актуальной проблемой, оказывающей негативное влияние на качество жизни пациентов. Лечение акне должно основываться на степени тяжести заболевания, наличии сопутствующей патологии и гормональных изменений и быть комплексной из-за множественности патофизиологических факторов развития болезни. В отличие от подростковой сыпи они формируются на фоне инволюционно-дистрофических изменений всех структур кожи, что необходимо учитывать при наружной терапии и косметологических процедурах.
Сания Оспанова, дерматовенеролог, дерматокосметолог, к. м. н., доцент кафедры дерматовенерологии и дерматокосметологии с курсом аллергологии и иммунологии КазМУНО, Алматы